Stärkung der ländlichen ärzte zur Behandlung der fortgeschrittenen Herzinsuffizienz-Patienten das Outcome verbessert
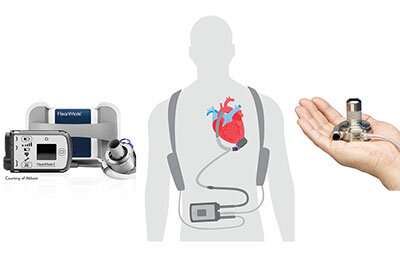
Reisen Einschränkungen zur Eindämmung der Ausbreitung von COVID-19 machen es schwieriger für manchen Herzinsuffizienz-Patienten, die eine künstliche Herz Pumpen zur Teilnahme an der Nachsorge bei implantation Zentren weit aus Ihren Häusern. Aber eine neue Studie legt nahe, gibt es vielleicht eine praktikable alternative.
Laut der University of Utah Health-Wissenschaftlern, lokalen ärzte in ländlichen Gebieten, erhalten spezialisierte Ausbildung in der Verwaltung der Geräte und die arbeiten, die in Verbindung mit Herz-Kreislauf-Experten bei einem großen medizinischen Zentrum können die Versorgung für diese Patienten sicher und effektiv. Diese gemeinsame Anstrengung, bekannt als shared care, eliminiert nicht nur die Notwendigkeit für umfangreiche Reisen, aber auch erleichtert auf die finanzielle und emotionale Belastung für viele Patienten.
„Das Risiko des Todes und die Nebenwirkungen für Patienten aus der Ferne war fast identisch mit der von Patienten mit den gleichen Geräten, kam für follow-up-Betreuung in unserer implantation center in Salt Lake City“, sagt Michael Yaoyao Yin, M. D., Blei-Autor der Studie und ein U aus U Gesundheit Kardiologie fellow. „Das zeigt uns, dass die gemeinsame medizinische Versorgung können erfolgreich liefern lebenswichtige Versorgung von Patienten mit linksventrikulären assist-devices, die das Leben in remote-Standorten.“
Die Studie erscheint in der April-Ausgabe des Journal of the American College of Cardiology: Herzinsuffizienz.
Etwa 6,5 million Amerikaner haben Herzversagen, eine chronische, progressive Erkrankung, bei der der Herzmuskel nicht genug Blut Pumpen, um erfüllen die Bedürfnisse des Körpers für Blut und Sauerstoff. Linksventrikuläre assist-devices (LVADs), die elektrisch angetriebene Pumpen implantiert, der operativ zwischen dem linken Ventrikel und der aorta, können helfen, einige Patienten am Leben, während Sie warten auf eine Herztransplantation. Aber mehr und mehr oft, LVADs werden dauerhaft implantiert.
„Menschen, die permanent LVADs können alles tun, was Sie und ich tun, ausser schwimmen“, sagt Erin Davis, BSN, LVAD und Herz-Thorax-Transplantations-manager bei der U der U der Gesundheit. „Sie können Wandern, Sie können Fliegen, Sie können gehen Sie auf den Kreuzfahrten können Sie golf, und sogar camp.“
Aber was viele von Ihnen nicht tun können, ist eine Rückkehr zu einer implantation center für die Nachsorge. „Die meisten LVAD-Patienten brauchen, um wieder alle drei Monate einen checkup“, sagt Davis. „Das ist nicht immer praktisch gegeben, dass Sie weit Weg wohnen. Die emotionalen und finanziellen Belastungen der Patienten in den ländlichen Gemeinschaften, die sehr krank sind und die Notwendigkeit zu Reisen lange Entfernungen für spezialisierte medizinische Versorgung sind enorm. Doch Sie befürchten, dass wenn Sie nicht gehen, Sie wird nicht erhalten die gleiche Sorgfalt andere verfügbar zu machen.“
Um dies zu beheben Gesundheitswesen Disparitäten, der U der U der Gesundheit, die dazu dient, einen Bereich, umfasst 10% der der USA, darunter Idaho, Wyoming, Montana und Nevada, begann mit ärzten in der gesamten region die spezialisierte Ausbildung in der LVAD-Pflege, entweder in person oder über online-Webinare. Zum Beispiel, einige LVAD-Patienten nicht eine Puls, weil der kontinuierliche Blutfluss durch die Maschine.
Diese, Davis sagt, kann verwirrend sein für die lokalen ärzte. „Wir helfen entmystifizieren die LVAD, so der Anbieter, sind nicht ängstlich und sind komfortabel, dass der patient Leben und erhalten Pflege in der Gemeinschaft“, sagt Sie.
Zur Bewertung der Wirksamkeit dieser Schulungen, Yin, Davis und Kollegen retrospektiv analysiert, die die medizinischen Aufzeichnungen von 336 LVAD-Patienten, einschließlich 255, die behandelt wurden, auf die gemeinsame Pflege-Einrichtungen in der U of U Gesundheit-service-Bereich. Im Durchschnitt dieser Patienten lebten 423 km von der University of Utah. Die Forscher teilten die shared-care-Einrichtungen in drei Gruppen:
- Level 1 – Primary-care-ärzte und/oder Allgemeinen Kardiologen grundlegende ambulanten Behandlung erhielt aber wenig oder keine spezialisierte LVAD-training.
- Stufe 2—die Ärzte, darunter Kardiologen und Krankenschwestern erhalten erste LVAD training und wiederholen Sie das training alle sechs Monate, darunter, wie zu verwalten, Blutgerinnsel und Infektionen und zur Aufrechterhaltung eines normalen Blutdrucks bei LVAD-Patienten. Ambulante Behandlung nur.
- Level 3—Ärzten, darunter Kardiologen und Krankenschwestern erhalten erweiterte LVAD-Ausbildung und/oder haben Zugang zu regelmäßig geplanten Herzinsuffizienz Kliniken durchgeführt vom U von U Gesundheit LVAD-Experten, alle ein bis zwei Monate. Die stationäre und die ambulante Versorgung zur Verfügung.
Nachdem Sie die Patienten für zwei Jahre, die Forscher der Schluss gezogen, dass level 2 und 3 shared-care-Einrichtungen hatte ähnliche überleben und LVAD-bezogene Komplikationsrate im Vergleich zu Patienten, die Sorgfalt an der U von U Gesundheit LVAD-implantation center. Patienten mit level-1-Anlagen, die nur rudimentär LVAD Pflege, hatten ein signifikant höheres Risiko, Infektionen, Blutgerinnsel und Tod als an den anderen shared-care-medizinische Einrichtungen oder die implantation center.
